Paru en premier sur le site Canal Vie Femmes authentiques
Author: Rosta Gayino
Prix Florence 2020
Fibromes et adhérences : une combinaison qui a failli me coûter la vie.
Je me surnomme « victime des adhérences » et vous allez comprendre pourquoi. Comme plein de femmes, j’ai eu un fibrome asymptomatique pendant 4 ans, mais dans l’espace de 3 mois, ma vie a basculé.
À la découverte des menstruations tant attendues.
Tout a commencé par une simple envie d’avoir mes menstruations, à l’âge de 12 ans. Contrairement à la majorité de mes copines, j’étais en retard. Toutes mes prières ne demandaient que ça. Elles furent entendues, mes règles sont arrivées! Et croyez-le ou non, j’ai tout de suite regretté. Mais je ne me suis pas découragée, car, depuis ce jour, j’ai recommencé à prier pour qu’elles ne reviennent plus.
Six mois après mes premières règles, me voilà chez le gynécologue avec ma mère pour demander à ce monsieur de m’aider. Tout ce dont je me rappelle sont des médicaments à prendre durant mes menstruations.
À la découverte des adhérences suite aux césariennes.
À 27 ans, je suis tombée enceinte de mon premier enfant. J’étais tellement contente de ne pas être menstruée que je ne ressentais aucune nausée. Aucune! Après l’accouchement, j’étais en forme olympique.
Durant mon deuxième accouchement, le médecin qui me regardait à travers le rideau me séparant de lui me dit :
- Vous cicatrisez trop mal. Si jamais il y a une autre grossesse ce sera compliqué.
- Pourquoi?
- Parce que vous avez trop d’adhérences.
En plus de mon anesthésie, c’était assez pour la journée! Pourquoi disait-elle ça alors que ma première cicatrice était très belle?
10 mois plus tard, je me suis retrouvée dans son bureau, accompagnée de mon deuxième bébé dans la poussette et d’une troisième grossesse d’un mois.
- Tu ne dois pas tomber enceinte, tes adhérences sont compliquées, me dit-elle
- Pourtant ma cicatrice est belle, presque invisible! D’ailleurs je vous en remercie, répondis-je.
Selon elle, j’étais supposée savoir. Elle était convaincue qu’elle me l’avait dit durant l’une de mes visites. Quand? Parlait-elle de la phrase qu’elle m’avait dit derrière le rideau vert quand elle avait le bistouri dans ses mains, 10 mois plus tôt? Avait-t-elle oublié que j’étais sous anesthésie? Pensait-elle vraiment que cette phrase allait me revenir à l’esprit au moment de concevoir mon 3ème enfant?
Bon avec mon air innocent, elle a compris qu’on n’était pas sur la même planète. Je suis donc sortie de son bureau spécialiste en adhérence. Comme Google était déjà né, j’ai continué mes cours chez moi. Les adhérences, ce sont les connexions fibreuses anormales qui se créent après une opération (dans mon cas des césariennes) en reliant ensemble des organes normalement séparés tels que l’utérus, les ovaires, la vessie ou encore la paroi abdominale. Dans mon cas, tout ce qui est dans mon abdomen est bien roulé ensemble; un bon nid d’abeilles.
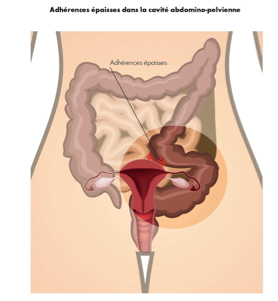
Source : http://www.adherences-chirurgie.fr/quest-ce-que-cest/definition/
Lors de mon troisième accouchement en 2006, il y a eu des complications. Ma cicatrice saignait et ma gentille gynécologue me rappelait la cause : mes adhérences. 10 jours plus tard, j’ai quitté l’hôpital avec mon dernier bébé dans les bras et la décision de ne plus en faire d’autres.
À cela s’ajouta un fibrome intra-mural de 6 cm, puis 9 cm et enfin 12 cm.
À partir de 2012, mes menstruations devenaient de plus en plus abondantes. Mais j’ignorais les signes. Menstruation abondante, cela avait toujours été ainsi. Vous vous rappelez de ma visite chez le gynécologue à l’âge de 12 ans; 30 ans plus tard, j’ai recommencé mes prières, cette fois-ci pour que la ménopause arrive.
En 2014, 8 ans après mon dernier accouchement, mon médecin de famille m’a appelé d’urgence, car d’après les résultats de mes prises de sang, mon hémoglobine avait baissé de façon drastique. Étant de catégorie anémique, j’ai été voir mon hématologue. Oui j’en ai un! Il m’a envoyé faire d’autres tests. Le verdict est tombé.
- Lui : “Vous avez un fibrome « INTRA-MURAL » de 6 cm.”
- Moi : “C’est lui le coupable. OK. “
- Lui: “Il faut le faire enlever.”
- Moi : “Ok …euh par Qui?”
- Lui : “Votre gynécologue”
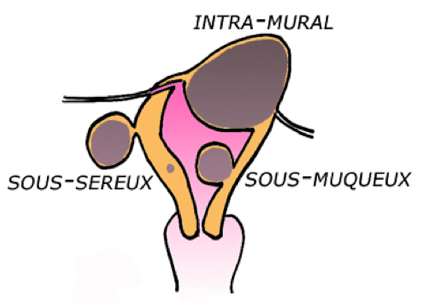
Source : http://www.ch-belvedere.fr/chirurgie/chir_gyn/chir_fibromes/chir_fibromes.asp
Mon gynécologue, qui m’avait fait un cours intensif sur les adhérences quelques années auparavant, me dit qu’elle ne pouvait pas m’opérer à cause de mon taux d’anémie. Selon elle, c’était trop risqué: pas de sang et les adhérences. Elle comptait sur ma ménopause qui était supposée arriver d’un moment à l’autre. Comme j’avais 41 ans, elle me proposa une autre solution.
Attachez vos tuques, car ça ne fait que commencer.
Elle me prescrit le Fibristal. Ce médicament magique était supposé diminuer la taille de mon fibrome.
J’avais ma combinaison de Fibristal et mon fer à prendre. Un cocktail non dérangeant tant que c’était pour 3 mois. Trois mois plus tard, les résultats de l’échographie ont montré que mon fibrome était passé de 6 cm à 9 cm. Oui, 9 cm et non 0.9 cm! Mon gynécologue m’a transféré chez une spécialiste de fibromes utérins que je vais nommer Mme Isabelle.
Dès ma première rencontre, j’ai adoré Mme Isabelle. En lisant mon dossier, elle semblait moins alarmée que mon médecin de famille, mon hématologue ou ma gynécologue. Son verdict était le même : une opération causerait plus de dommages. Elle me recommanda d’installer le stérilet Mirena, puis de réessayer le Fibristal de temps en temps en attendant la ménopause.
Motivée, je me disais que comme Dieu avait entendu mes prières pour mes premières règles, il allait aussi entendre celles adressées pour ma ménopause. Ce que je ne savais pas, c’était que les 6 premiers mois de Mirena allaient être une montagne russe de caillots. Même mes tampons ne restaient plus en place. Ils étaient éjectés. Dr Isabelle me rassura. Elle avait raison car 6 mois plus tard, tout rentrait dans l’ordre.
Un an plus tard, j’ai reçu un appel du bureau de Dre Isabelle pour me signifier qu’elle ne faisait plus de pratiques. Il me fallait trouver un nouveau médecin. Pas d’urgence, le Mirena fonctionnait. Mon taux d’hémoglobine avait monté. Mon hématologue était plus content que moi. Mon ancienne gynécologue n’avait pas de places. Mon fibrome continuait de grossir, passant de 9 cm à 12 cm en 2018. Mon médecin de famille me suivait de près. Tout semblait sous contrôle. Il fallait me trouver un autre médecin, mais les gynécologues on ne les trouve pas au coin de la rue.
Suivi de crises hémorragiques … en route pour le cocktail gagnant.
Un bon matin d’automne 2018, je me suis réveillée pour aller travailler. Cela faisait deux semaines que j’avais eu mes dernières menstruations. Ce matin-là, un flot de sang coulait comme un robinet et traçait une belle ligne rouge partout où je passais.
Quand ma deuxième « serviette de plage » a commencé à être imbibée, j’ai appelé Info-Santé (811). La personne en ligne, après quelques questions, me confirma que je faisais une hémorragie. Elle a appelé une ambulance. Il était 7h00 du matin et l’embouteillage allait empêcher mon mari d’arriver à l’hôpital avant que mon corps ne se vide.
Les ambulanciers m’ont trouvée assise sur le bol de toilette. À 7h30, j’arrivai à l’hôpital. Tout le monde criait autour de moi comme des fous, essayant d’arrêter le sang qui trempait mon dos malgré les cotons et couvertures très absorbants que les ambulanciers avaient placés en dessous de moi. Trop bruyant pour moi; j’ai perdu connaissance!
Je me suis réveillée trois heures plus tard. Le médecin m’informa que j’avais perdu trop de sang, mais que la transfusion avait été évitée. Le lendemain, après avoir su que tout ceci était peut-être dû à mon fibrome, j’ai regagné la maison avec trois choses :
- Un arrêt médical de sept jours
- Un bon sac de médicaments
- Un papier pour revenir faire l’échographie
Une semaine plus tard, j’étais dans l’auto à côté de mon mari, assise sur ma troisième «serviette de plage », en route pour l’hôpital. On m’informa que selon la dernière échographie, mon fibrome avait atteint 12 cm. Le médecin qui était de garde trouvait mes hémorragies anormales. Il voulait tout savoir sur mon utérus. Je lui ai raconté toute l’histoire, et que depuis l’été, chaque mouvement (course, saut à la corde…) que je faisais me causait des saignements inter-menstruels
Il m’informa que lui non plus ne comptait pas m’opérer car mes adhérences étaient dangereuses. Il avait reçu mes anciens dossiers des autres gynécologues. Il me proposa une embolisation (procédure, sans intervention chirurgicale, qui arrête la circulation sanguine dans les artères utérines entraînant la nécrose tissulaire et le rétrécissement du fibrome). J’ai eu congé d’hôpital avec trois nouvelles choses:
- Un arrêt médical de dix jours
- La prescription du Fibristal
- Une référence pour prendre un rendez-vous pour l’embolisation dans un autre hôpital où ce service est offert
Début- octobre : hormones pour la ménopause et arrêt médical illimité
Mon arrêt médical de dix jours n’a servi à rien. J’ai eu d’autres visites à l’hôpital.
Les médecins ne savaient plus quoi me donner. Toujours la même procédure.
Cette fois-ci, début octobre, il y a eu une variante. Ma nouvelle gynécologue (ils ont fini par m’en attribuer une) a décidé de prendre le taureau par les cornes. Elle m’a regardée droit dans les yeux et m’a cité tous les changements comme suit :
- Premièrement, vous ne retournerez pas travailler tant que ce n’est pas réglé
- Deuxièmement, on va vous enlever le stérilet
- Troisièmement, on arrête le Fibristal.
- Finalement, on commence les hormones pour vous mettre en ménopause forcée
Mon Fibristal et Miréna ont cédé la place à aux hormones, pilules de différentes couleurs. J’étais très contente et rassurée. Les bouffées de chaleur valent mieux que les hémorragies.
Mi-octobre 2018 : infection de l’utérus
Malgré mes pilules de couleurs, j’ai eu deux autres crises hémorragiques en moins de deux semaines. Ma gynécologue décida de me faire une biopsie pour s’assurer que ce n’était pas le cancer de l’utérus ou des polypes. Le résultat était négatif. Au moins une bonne nouvelle.
Cinq jours après la biopsie, j’étais de retour à l’hôpital pour une autre raison : une douleur atroce au bas ventre. Les tests ont été faits. Résultat : infection de l’utérus attrapée lors de la biopsie. J’ai eu des antibiotiques pendant 20 jours sans aucun effet. L’infection s’aggravait. J’ai donc été hospitalisée pour suivre un traitement intraveineux.
L’hystérectomie, ma délivrance.
Une semaine après mon hospitalisation, les médecins n’avaient toujours pas trouvé un remède permettant de contrôler mon infection. On ne parlait plus de mes hémorragies qui continuaient de faire rage.
Pendant mon hospitalisation, j’ai passé un examen d’imagerie par résonance magnétique (IRM). Résultat : trois autres fibromes étaient cachés derrière le plus connu de 12 cm.
Une fibromelle, membre du Conseil d’administration de Vivre 100 Fibromes, m’a proposé de me mettre en contact avec le Dr. Ziegler, Gynécologue Obstétricien à l’hôpital Juif à Montréal, afin de demander un deuxième avis. Ce dernier a accepté de me rencontrer, mais j’étais hospitalisée dans un autre hôpital où il ne pratiquait pas. Quand j’ai informé ma gynécologue, elle était d’accord de me laisser quitter l’hôpital pour aller voir Dr Ziegler. Elle avait hâte d’avoir son point de vue.
Mi-novembre, je l’ai rencontré dans son bureau à l’hôpital juif à Montréal. J’étais dans un état pitoyable. J’avais perdu plus de 20 kg en moins de 3 mois. Dr Ziegler m’a informée que la solution serait l’hystérectomie pour deux raisons :
- Mon fibrome était trop gros pour une embolisation.
- Trois autres fibromes attendaient que le plus gros cède la place pour qu’ils puissent grossir.
Le problème était de trouver un médecin qui accepterait de m’opérer. Depuis 2016, je passais de gynécologue à gynécologue. Quand il a constaté mon désespoir, il a accepté de m’opérer. Mon opération devrait avoir lieu en janvier 2019; c’était le plus tôt, vu sa liste d’attente.
Il m’a donné un rapport que j’ai ramené avec moi dans ma nouvelle demeure (l’hôpital où je passais plus de temps depuis septembre et où j’étais hospitalisée). J’ai eu congé d’hôpital grâce à ses recommandations, deux jours plus tard. J’allais passer les fêtes avec ma famille et retourner en janvier 2019 me faire opérer par Dr Ziegler.
Fin-Novembre 2018: dernière rechute et hystérectomie
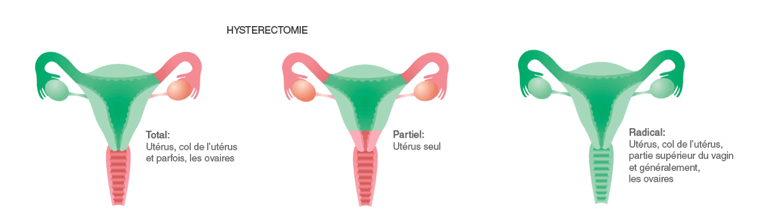
Une semaine après avoir rencontré Dr Ziegler, j’ai eu une rechute. Mes hémorragies ont recommencé de plus belle malgré ma liste des médicaments qui s’allongeait chaque semaine.
Mon corps n’en pouvait plus. Mon cas devenait de plus en plus critique. Ma date d’opération a été devancée. Finalement, j’ai eu une césarienne-hystérectomie à la fin de novembre 2018. Un travail de moine qui a duré plus de 5 heures. Pas de perforation, ni à la vessie ni aux intestins. Ce que les autres craignaient. J’ai gardé mes ovaires, ce qui m’empêche d’avoir les fameuses bouffées de chaleur, en attendant que la réalité me rattrape.
J’ai passé Noël 2018 et le nouvel an 2019 en convalescence qui a duré trois mois.
Conclusion
Personnellement, j’aurais aimé rencontrer un médecin qui aurait accepté de m’opérer deux ans plus tôt. Quant à mes adhérences qui étaient la raison principale du refus d’opération, je vis bien avec. Ayant eu ma quatrième césarienne, sans enfant, j’imagine qu’elles ont proliféré dans mon abdomen. J’ai un bon ostéopathe qui les remet en ordre le mieux qu’il peut.
Un an plus tard, j’ai repris toutes mes activités sportives incluant le saut à la corde.
Merci à l’équipe de Vivre 100 fibromes qui m’a référée à Dr Ziegler et à ce dernier de m’avoir sauvé la vie.
Mounia, 30 ans, ma grossesse, mon miracle.
Bonjour, mon nom est Mounia, je suis Française d’origine béninoise, j’ai 30 ans, et j’ai un utérus fibromateux. Tout a commencé il y a un an et demi, quand j’ai subitement commencé à avoir des vertiges, des ménorragies (règles anormalement abondantes et plus longues) et des dysménorrhées (douleurs pendant les menstruations), plus importantes que durant ma puberté. J’ai donc consulté un gynécologue et le diagnostic de fibrome utérin a été posé. Le gynécologue m’a prescrit des comprimés à base de fer pour prévenir une anémie et je continuais d’atténuer mes douleurs menstruelles avec une bouillotte chaude, car je suis une « anti-médoc ».
Un moment de répit : de courte durée
Au fil des mois, j’ai presque oublié mes fibromes. Un autre mal est venu perturber mon quotidien : une entorse lombaire. Celle-ci a provoqué des douleurs aiguës et insoutenables qui m’empêchaient de marcher correctement, de dormir, et qui moralement, m’ont lessivée. J’ai donc dû consulter une généraliste en privé qui m’a référée à une gynécologue. Celle-ci, en me faisant faire plusieurs examens, a pointé du doigts mes fibromes en m’expliquant qu’il serait difficile de procréer (bien que pas impossible) et qu’il était important de faire un suivi pour vérifier leur évolution.
Ma grossesse, mon miracle
Un mois plus tard, lors d’une séance d’entraînement en salle, je suis prise par un violent vertige qui me fait perdre l’équilibre. Inquiète (mes menstruations étant proches), je me demande si je fais de l’anémie. De ce fait, j’attends quelques jours pour observer ce qui se passe, mais elles ne viennent pas …
Dix jours après la date prévue de mon cycle menstruel, je décide de faire un test de grossesse : il est positif. Je suis enceinte.
Une grossesse sous surveillance
Je reprends contact avec la gynécologue en pratique privée. Surprise,elle m’explique que c’est une bonne nouvelle mais que rien ne garantit que je passe les 12 premières semaines sans perdre le bébé.
Je suis ensuite référée à un gynécologue proche de chez moi qui, 12 semaines plus tard, m’explique que la grossesse est à risque car mes fibromes ont grossi. J’en ai six, dont un qui fait la taille de mon utérus. 80% de chance que j’accouche par césarienne. C’est déconcertant toutes ces informations en même temps lorsqu’on porte le miracle de la vie en nous. Mais je m’accroche à ma foi et surtout, je sors complètement de ma routine : j’arrête toutes mes activités sportives, je ne sors plus, je fais attention à ce que je mange pour ne pas prendre de poids en excès. Et les journées se résument à aller au travail et rentrer dormir. Je dors beaucoup, je mange santé et je bois énormément d’eau.
Durant mon 5ème mois, je revois mon gynécologue pour planifier un voyage à Paris. Après une échographie improvisée, il m’annonce que bébé se présente par le siège mais va très bien, et que mon grand fibrome a grossi mais n’affecte en rien ma grossesse. On me recommande des bas de contention, sans plus. J’ai le droit de prendre l’avion. Mon séjour se passe bien, de retour dix jours plus tard, je planifie une nouvelle rencontre avec mon gynéco où l’on détermine nos prochaines rencontres et la date de la césarienne : 18 juin 2019.
Le 8ème mois commence. Ma mère est arrivée, j’entame mes derniers jours au travail et je sens que mon petit loup descend. Mon ventre est gros, lourd, le sommeil difficile mais je garde ma bonne humeur. Nouveau rebondissement : essayer de tourner Kiyam pour qu’il ait la tête vers le bas … Échec. Le fibrome dominant empêche la tête de mon fils de passer.
15 juin 2019 : un réveil de fin de grossesse normale, une journée planifiée avec maman, mon conjoint arrive de Paris dans la soirée, la journée commence. Vers 13h, je sens une douleur intense qui me secoue violemment mais qui ne laisse rien transparaître selon ma mère, du moins pas assez pour que j’accouche. Une heure plus tard, une autre douleur au dos sous la douche et maman me dit de faire vite pour ne pas perdre les eaux si le processus commençait. Finalement pendant nos courses mes contractions commencent et s’accélèrent. À 17h30, je me retrouve à la maternité de St-Mary, je suis dilatée à 4 cm. L’équipe me prépare pour le bloc opératoire, mon conjoint vient d’atterrir et arrive vers 18h, je suis à 6 cm, on rentre au bloc…
Kiyam est né à 19h45 ce 15 juin 2019.
Je suis reconnaissante et bénie. Il y a la force de la médecine, la force personnelle, mais surtout, la force Divine.
— Mounia
Cathia, je suis une survivante qui a fait le choix d’une hystérectomie.
Bonjour, je m’appelle Cathia. Je suis une survivante.
Cela faisait une semaine que j’avais des menstruations très abondantes. Je savais que c’était dû aux fibromes que j’avais depuis des années. À l’aube du 14 juin 2017, durant ma semaine de vacances, je perdais beaucoup de sang (de gros caillots). Mon instinct me disait que ce n’était pas normal. J’étais devenue très pâle. J’avais beaucoup de vergetures sur les jambes, mes cheveux tombaient en quantité à chaque fois que je me peignais. Pour finir, ma vision était très trouble et je me sentais plus fatiguée qu’à l’habitude.
Le 14 juin 2017, en pleine nuit, je me suis assise sur le bord de mon lit et je ne sais pas pour quelle raison, j’ai senti une force me pousser à me mettre debout. C’est alors que je me suis habillée et j’ai pris la route pour l’hôpital de St-Mary.
Ayant une amie qui travaille dans cet hôpital de nuit, je l’ai contactée afin de la mettre au courant de ma situation. Arrivée à l’urgence de l’hôpital, l’infirmière de garde a pris ma pression. Pendant que j’étais allongée dans une des salles de consultation de l’urgence, sept médecins différents sont venus me voir pour me questionner sur mon état de santé. J’ai commencé à m’imaginer les mauvaises nouvelles que ces médecins allaient m’annoncer.
Mon amie est allée voir l’infirmière afin d’en savoir plus sur mon état de santé. Au lieu de répondre, cette dernière s’est mise à lui poser des questions à mon sujet, lui demandant si je me levais chaque matin, si j’allais travailler et que je menais une vie normale comme tout le monde. Mon amie lui répondit que oui, alors l’infirmière lui expliqua que mon taux d’hémoglobine était extrêmement bas, puis ajouta que si j’avais attendu ne serait-ce qu’une journée de plus, je serais peut-être morte.
Après leur diagnostic, les médecins ont décidé qu’il était urgent que je subisse une opération afin d’enlever les fibromes, mais au vu de la baisse importante de mes globules sanguins, il était trop risqué de m’opérer dans cet état. Ils décidèrent de me faire une transfusion sanguine et de me mettre sous observation afin de régulariser mon taux de globules.
Après avoir passé la nuit et la journée à l’urgence, j’ai eu mon congé de l’hôpital et une vingtaine de médicaments à prendre par jour afin de stabiliser mes pertes sanguines et ce, en attendant d’être opérée. En dépit de l’urgence de mon état, j’ai été mise sur une liste d’attente pour une chirurgie.
Pendant ce temps, les échographies réalisées ont détecté 6 fibromes de 10 cm chacun et un kyste du côté gauche, au bas de mon ventre.
Après quelques semaines d’attente, l’hôpital m’a contactée pour m’informer que la chirurgie aurait lieu le 25 juillet à 12h30. J’ai décidé d’avoir une hystérectomie (l’ablation de l’utérus) en dépit des conseils de mon gynécologue qui insistait sur le fait que j’étais encore jeune et que je pouvais avoir des enfants. Je pense que sur le coup, j’ai laissé la peur m’envahir et je ne voulais rien entendre. J’ai dit non et j’ai exigé qu’il fasse l’ablation de l’utérus. Mon médecin m’expliqua que l’opération durerait deux heures maximum et que le lendemain, j’aurais mon congé de l’hôpital suivi d’une convalescence. Le jour de mon opération, je saluai mes proches et ajoutai : “À dans deux heures!”
Lorsque j’ai ouvert les yeux, dans la salle de réveil, j’ai regardé l’heure avec surprise. Il était 20h! L’infirmière m’a dit bonjour et on m’a conduite à ma chambre. En me voyant, mes proches avaient une expression de soulagement, après des heures d’inquiétude sans nouvelles.
Une fois installée dans ma chambre, j’avais des écoulements urinaires. Les points de suture de ma vessie étaient déchirés car pas assez serrés. Au lieu d’uriner dans la sonde, j’avais de l’urine qui s’écoulait de la couture. Une docteure de garde est venue me recoudre comme une couturière venant faire des retouches sur un habit. Ouf!
Suite à mon opération, trois jours passent sans que j’aie de nouvelles de mon gynécologue pour le suivi. Finalement, après une semaine jour pour jour, mon chirurgien s’est présenté afin de m’expliquer comment s’était déroulée mon opération. Il débuta en me disant : “Madame, je n’ai jamais eu à subir une opération aussi compliquée que la vôtre!” Il poursuit. “Durant l’opération, il y avait tellement de fibromes dans votre ventre que ceux-ci avaient fait un trou dans votre vessie” dit-il. De plus, il ne trouvait pas mon utérus. Je n’ai jamais su qu’un utérus pouvait se déplacer. J’ai toujours pensé que tout était relié. Le chirurgien me précisa que finalement il avait pu localiser mon utérus sous mon sein droit et qu’après l’opération, je n’arrivais pas à me réveiller. OMG! Je ne comprenais pas ce que ce médecin me racontait. Pour moi, il m’expliquait le scénario d’un film d’horreur sortit au cinéma. Il m’était impossible de trouver une logique à ses propos. Pour conclure, le chirurgien, me dit que tout était revenu à la normal, que tout irait mieux pour moi et que j’étais comme neuve. Je le remerciais. Il me souhaita un prompt rétablissement et me signifia mon congé de l’hôpital.
Voilà mon expérience avec les fibromes! Je me considère comme une survivante. Maintenant, je vais très bien par la grâce de Dieu.
J’espère que mon témoignage pourra informer les femmes de l’importance d’écouter son corps, d’apporter une attention aux changements inhabituels qui apparaissent subitement ou graduellement dans leur corps. Au moindre doute, mesdames, de grâce, allez consulter un médecin, car, mieux vaut prévenir que guérir.
Je veux remercier l’organisation Vivre 100 fibromes qui informe, sensibilise et donne des ressources aux femmes qui vivent avec ce fléau qui touche tellement de femmes dans le monde. Bonne continuité!
Cathia
La survivante
Sandrine, 38 ans, j’ai un utérus fibromateux et j’ai eu un enfant grâce à une fécondation in vitro
Bonjour, mon nom est Sandrine, je suis africaine, j’ai 38 ans et j’ai un utérus fibromateux. Tout a commencé il y a 8 ans, quand j’ai découvert que j’avais une petite masse plus ou moins arrondie au niveau de mon bas-ventre qui bien qu’indolore m’a beaucoup inquiétée. Et oui, sentir qu’on a une masse dans l’abdomen peut être très inquiétant. Étant une personne mince, cette masse était plus accentuée en position couchée que debout. Je l’ai justement palpée pour la 1re fois en position couchée. Avant cela, j’avais constaté que j’avais des ménorragies (règles anormalement abondantes et longues). Concernant les dysménorrhées (douleurs pendant les menstruations), contrairement à mes sœurs, j’en avais toujours eu depuis la puberté. J’ai donc consulté un gynécologue et le diagnostic de fibrome utérin a été posé. Le gynécologue m’a mise sous progestatif associé à du fer car je faisais de l’anémie. Je prenais mes anti-inflammatoires comme d’habitude durant mes règles.
Au fil des mois et des années, les fibromes ont grossi. Ils sont devenus très incommodants et, en plus des saignements fréquents, j’ai commencé à avoir des douleurs atroces qui me conduisaient chaque fois à l’urgence, car il me fallait des antalgiques de pallier supérieur et en intraveineuse pour me calmer. Je me souviens encore de mes cris et de mes pleurs à cette époque, c’était atroce. En plus de vivre cela chaque mois, j’étais également très fragile mentalement et psychiquement.
J’ai subi une myomectomie par laparotomie en 2012, soit deux ans après le diagnostic.
La myomectomie était rendue nécessaire à cause des douleurs invalidantes, des saignements abondants, de l’anémie sévère que je faisais (les médecins avaient même envisagé une transfusion sanguine durant l’opération) et pour faciliter une grossesse ultérieure. Trois mois plus tard, j’ai récupéré de l’intervention. Mon médecin m’a conseillé de concevoir un enfant le plus rapidement possible car la nature a horreur du vide. Il est important de savoir que selon la localisation du fibrome, les symptômes, sa taille, il est difficile d’échapper à une intervention chirurgicale. L’hystérectomie est envisageable, mais on conserve l’utérus en cas de désir de grossesse, surtout quand on est encore en âge de procréer. Quelques mois après mon opération, mon cycle est devenu régulier. J’avais toujours des fibromes mais ils étaient asymptomatiques. Lors de l’intervention, on avait uniquement retiré le plus gros qui mesurait environ 16 cm.
J’ai finalement rencontré l’homme de ma vie plusieurs années plus tard, en 2014. Nous avons décidé de nous mettre en couple en 2015. Tous les deux nous voulions des enfants. J’avais fait comprendre à mon conjoint que j’avais subi une myomectomie.
En 2016, je n’arrivais pas à concevoir.
En 2016, comme je n’arrivais pas à concevoir, nous nous sommes rendus à une clinique d’assistance à la procréation pour consulter et discuter d’autres alternatives. Nous avons réalisé plusieurs tests au sein de cette clinique afin de savoir quelle était l’origine du problème. Les tests, bien évidemment, ont montré que cela venait de moi. Le bilan de fertilité a retrouvé plusieurs fibromes (j’en avais 15 maintenant et ils avaient augmenté de volume), une faible réserve ovarienne. L’hystérosalpingographie, la radiographie pour observer l’utérus et les trompes de Fallope, a montré que j’avais les deux trompes bouchées. Ma gynécologue m’a expliquée que vu mon âge « avancé », il était préférable d’opter directement pour une FIV. Mais pour garantir son succès, il fallait réduire la taille du fibrome. Elle m’a également conseillé de congeler mes ovules. J’ai donc été mise sur Fibristal durant 3 mois afin de réduire la grosseur des fibromes. L’insémination artificielle n’avait pas été envisagée car pour cela il fallait avoir des trompes perméables, ce qui n’était pas mon cas.
Comme la clinique ne me plaisait pas, nous avons décidé de transférer notre dossier dans un centre de reproduction. J’avais dans mon entourage deux amies qui avaient été suivies là-bas. Pour ma part, il est très important que le courant passe avec le médecin qui nous suit, de se sentir comprise, encadrée et de recevoir les réponses à ses questionnements. De plus, le coût de la FIV était relativement moins dispendieux au centre de la reproduction. Avec mon conjoint, nous nous sommes donc rendus là-bas où nous avons refait des tests. Je prenais le Fibristal depuis déjà trois mois et bonne nouvelle, l’échographie a montré une réduction conséquente de mes fibromes. Il a été convenu que je prendrai le Fibristal pour encore trois autres mois. Après cela l’hystérosalpingographie a montré que j’avais des trompes perméables. C’était en fait les fibromes qui obstruaient mes trompes.
Mes trompes étant perméables, j’ai donc eu recours à l’insémination artificielle (IA).
Nous avons débuté le processus d’IA. Celui-ci était couvert par le gouvernement pour neuf essais. Le 1er jour des règles, on rencontre une infirmière qui nous explique tout. On se procure des médicaments disponibles dans des pharmacies spécifiques. On revient voir l’infirmière qui nous explique comment et durant combien de temps nous devrons administrer les injections. Un RDV est pris pour des examens de sang et une échographie de suivi. Arrive enfin le jour où on modifie le traitement en vous demandant de vous injecter la molécule qui déclenchera l’ovulation, de venir le lendemain avec le sperme de votre conjoint pour faire l’insémination. J’ai été très positive durant ce processus car pour moi il n’y avait pas de raison que cela ne fonctionne pas. Ni mon conjoint, ni moi n’avions d’autres problèmes. Je pensais tout le temps à mon traitement et je faisais mon possible pour ne jamais être en retard pour mes injections. Nous avons essayé deux fois. Nous avons subi deux échecs, ce qui m’a beaucoup affectée psychologiquement. À la deuxième tentative, j’ai beaucoup pleuré quand j’ai eu mes règles. Heureusement, je n’étais pas seule. Mon conjoint m’a énormément soutenue durant ces essais. Après ces deux tentatives, j’ai eu besoin de prendre une pause de deux mois.
Après cette période, nous sommes retournés voir le gynécologue avec la décision de faire une FIV.
Le traitement hormonal de la FIV a été plus lourd. Certaines molécules de l’IA ont été reconduites mais il y en avait plusieurs autres. J’ai dû me préparer psychologiquement à reprendre des injections.
La première journée des menstruations, on doit appeler pour prendre RDV pour une échographie « FIV » le 2e ou 3e jour de notre cycle. Le jour 2, après l’échographie, on est avisé par une infirmière de commencer nos injections d’hormones (Puregon + Repronex). Au 6e jour d’injection, on débute une nouvelle injection (Cetrotide) qui doit être prise le matin, tout en poursuivant les autres injections. Le 8e jour, des injections, une autre échographie et une prise de sang sont réalisées. D’autres échographies sont planifiées en fonction de comment notre organisme répond au traitement. L’idée est de maximiser la stimulation folliculaire. Mon prélèvement d’ovules a eu lieu environ deux semaines après le début du processus. J’avais pu produire cinq follicules. Mon mari était également présent pour donner son sperme. Un jour avant, sur les recommandations de l’infirmière, je m’étais injectée l’hormone HCG. Après le prélèvement d’ovules, j’ai reçu trois autres prescriptions en vue de la préparation du transfert d’embryon. Celui-ci a eu lieu trois jours après le prélèvement des ovules. La culture n’avait donné que deux embryons qui ont tous été transférés dans mon utérus. Après le transfert, nous avons pris un RDV pour le test de grossesse. L’équipe médicale du Centre de reproduction nous fait des recommandations concernant le mode de vie à adopter (alimentation, vitamines, exercice, hygiène, relations sexuelle, stress…). Entre-temps, je devais poursuivre avec le médicament Endometrin en intra-vaginal. J’ai fait mon possible pour ne pas être stressée durant cette période d’attente. C’était difficile. Le jour du RDV pour le test de grossesse, soit environ une dizaine de jours après, je me suis rendue au Centre de reproduction et on m’a fait un prélèvement sanguin. L’infirmière m’a rassurée en me disant que je recevrais un appel ce même jour pour me dire si j’étais enceinte ou non. Au retour, j’ai acheté un test rapide de grossesse, j’étais tellement impatiente, je ne voulais pas attendre. Mais j’ai été dans l’incapacité de le faire et j’ai attendu. Dans l’après-midi, le centre m’a appelée pour me transmettre une nouvelle positive : ma FIV avait marché du 1er coup. C’était le bonheur total. Le miracle s’était produit. J’allais avoir des jumeaux. Je ne me rappelle plus précisément quand, mais un à deux mois après, j’ai eu ma 1re échographie de grossesse. Le gynécologue m’a dit qu’un seul embryon avait survécu. Cette nouvelle m’a beaucoup chagrinée car je voulais une grossesse gémellaire, « avoir deux bébés au prix d’un ».
Mon premier et mon deuxième trimestre ont été assez difficiles. Les fibromes grossissaient avec la grossesse. Ils étaient parfois tellement douloureux que j’ai été hospitalisée à plusieurs reprises. J’avais tout le temps peur de perdre mon bébé. Mon troisième trimestre fut le plus facile.
La FIV peut être difficile à supporter tant moralement que financièrement, mais ça vaut le coût! J’étais prête à tous les sacrifices pour être mère. Je pense qu’il ne faut pas trop attendre et cogiter à un certain âge, mais plutôt foncer devant les possibilités de procréation médicale assistée qui s’offrent à nous. Il est également important de croire que ça peut fonctionner et de persévérer malgré certains résultats négatifs.
Sandrine.
Expérience des femmes immigrantes dans la prise en charge des fibromes utérins
Le fibrome utérin devient un problème de santé publique négligé.
La professeure Assumpta Ndengeyingoma Inf., Ph. D en psychologie, Professeure en sciences infirmières de l’UQO et ses collègues, Evy Nazon, Inf., Doctorat (c) Sciences infirmières, Drissa Sia, PhD en santé publique mènent une étude pilote visant à comprendre l’expérience des femmes immigrantes dans la prise en charge des fibromes utérins.
Selon ces chercheurs, le fibrome utérin devient un problème de santé publique négligé. Ce problème de santé, bien que fréquent est souvent mal connu des femmes, ce qui occasionne un nomadisme médical avec une augmentation des coûts de sa prise en charge (Dubuisson, 2005). De plus, les impacts de ce problème de santé sur les autres sphères de vie de ces femmes ne sont pas souvent abordés.
Le fibrome utérin aussi appelé myome ou léiomyome est une tumeur gynécologique non cancéreuse qui touche environ 30% des femmes en âge de procréer (Carranza-Mamane, Havelock, & Hemmings, 2015; Lefebvre, Vilos, Allaire, & Jeffrey, 2003). Généralement, le fibrome utérin apparait après la puberté et sa prévalence augmente avec l’âge jusqu’à la ménopause où sa fréquence régresse en absence de traitement hormonal (Kellal et al., 2010). Sa fréquence varie aussi selon l’ethnie.
Suite à une conférence internationale portant sur les avancés de la recherche sur le fibrome utérin, il a été indiqué que 80% des américaines noires et 70% des américaines blanches développeront le fibrome utérin avant leur ménopause (Dixon, Parrott, Segars, Olden, & Pinn, 2006). Il a été montré que les femmes de race noire sont plus touchées et présentent des tumeurs plus grosses et plus nombreuses comparées à celles de race blanche (Klatsky, Tran, Caughey, & Fujimoto, 2008; Racinet, 2009; Rongière, 1999; Wise et al., 2012).
Malgré le nombre accru de femmes souffrant de ce problème de santé, sa localisation est tributaire de souffrances en silence. Cette souffrance est accentuée non seulement par les signes cliniques qui perdurent tels que les saignements anormaux aboutissant à l’anémie, les douleurs pelviennes, les douleurs lors de rapports sexuels (Chalal & Demmouche, 2013; Lefebvre et al., 2003; Racinet, 2009), mais aussi par les complications telles que l’hypofertilité, les complications au cours de la grossesse (Carranza-Mamane et al., 2015; Klatsky et al., 2008).
Sa prise en charge médicamenteuse et son traitement chirurgical conservateur (ablation de la tumeur avec conservation de l’utérus) donnent souvent des résultats décevants par les récidives (Haute Autorité de santé, 2008). Même si les moyens de faire ces interventions chirurgicales évoluent pour minimiser les conséquences physiques, qu’en est-il de ses impacts sur la santé psychologique de ces femmes ? À notre connaissance, il est rare que les études s’intéressent à la perspective des femmes qui ont eu ou qui ont encore les fibromes. Au-delà de la femme atteinte de cette maladie, l’impact de cette maladie sur sa famille est non négligeable. Les symptômes peuvent persister plus longtemps et ainsi rendre difficiles l’accomplissement des tâches quotidiennes de la femme dans sa famille. Par exemple l’anémie peut occasionner une fatigue accrue qui aura comme conséquences le changement dans le fonctionnement familial.
Les études aussi rapportent les coûts élevés de soins de santé suite aux multiples sollicitations des services de santé ainsi que les absences au travail (Fernandez, Chabbert-Buffet, Koskas, & Nazac, 2014). De ce fait, le revenu familial peut devenir précaire. Qu’en est-il des conséquences psychologique, familiale et sociale lorsque les femmes immigrantes subissent les signes cliniques du fibrome utérin? Déjà il est connu que l’immigration peut avoir des impacts négatifs au plan psychologique et familial suite à un déficit de soutien familial et émotionnel. Il serait alors approprié de considérer ce problème de santé non seulement comme une configuration de signes cliniques, mais aussi comme un syndrome d’expériences vécues chargées de significations selon le contexte familial, culturel , socioprofessionnel qui expliquerait leur décision dans le choix de traitement ou changement dans leur mode de vie.
La compréhension des expériences des femmes immigrantes dans la prise en charge des fibromes utérins permettra de mieux les guider dans le choix décisionnel des divers traitements et la gestion des symptômes. Les résultats de cette étude pilote permettra aussi de mieux guider une recherche étendue à une population plus large.
Vous êtes intéressés par ce projet. Vous avez des questions, communiquer avec Mme Assumpta Ndengeyingoma, Infirmière Ph. en psychologie au (819) 595-3900 poste 2274 ou par courriel à Assumpta.ndengeyingoma@uqo.ca
Références :
Carranza-Mamane, B., Havelock, J., & Hemmings, R. (2015). Prise en charge des fibromes utérins en présence d’une infertilité autrement inexpliquée. Directives cliniques de la SOGC N° 321, mars 2015. J Obstet Gynaecol Can, 37(3 eSuppl B), S1-S11.
Chalal, N., & Demmouche, A. (2013). [Epidemiological profile of uterine fibroids in the region of Sidi Bel Abbes, Algeria]. The Pan African medical journal, 15, 7. doi:10.11604/pamj.2013.15.7.2690
Dixon, D., Parrott, E. C., Segars, J. H., Olden, K., & Pinn, V. W. (2006). The second National Institutes of Health International Congress on advances in uterine leiomyoma research: conference summary and future recommendations. Fertility and Sterility, 86(4), 800-806. doi:http://dx.doi.org/10.1016/j.fertnstert.2006.02.116
Dubuisson, J.-B. (2005). Informations utiles sur le fibrome utérin. Imagerie de la Femme, 15, 158-160.
Fernandez, H., Chabbert-Buffet, N., Koskas, M., & Nazac, A. (2014). Épidémiologie du fibrome utérin en France en 2010–2012 dans les établissements de santé – Analyse des données du programme médicalisé des systèmes d’information (PMSI). Journal de Gynécologie Obstétrique et Biologie de la Reproduction, 43(8), 616-628. doi:http://dx.doi.org/10.1016/j.jgyn.2014.06.001
Haute Autorité de santé. (2008). Myomectomie vaginale – Rapport d’évaluation. Paris, France: Haute Autorité de santé
Kellal, I., Haddouchi, N. E., Lecuyer, A. I., Body, G., Perrotin, F., & Marret, H. (2010). Grossesse et fibrome : quelles complications ? Gynécologie Obstétrique & Fertilité, 38(10), 569-575. doi:http://dx.doi.org/10.1016/j.gyobfe.2010.08.001
Klatsky, P. C., Tran, N. D., Caughey, A. B., & Fujimoto, V. Y. (2008). Fibroids and reproductive outcomes: a systematic literature review from conception to delivery. American Journal of Obstetrics and Gynecology, 198(4), 357-366. doi:http://dx.doi.org/10.1016/j.ajog.2007.12.039
Lefebvre, G., Vilos, G., Allaire, C., & Jeffrey, J. ( 2003). La prise en charge des léiomyomes utérins. Directives cliniques de la SOGC No 128, mai 2003 J Obstet Gynaecol Can, 25(5), 407-418.
Racinet, C. (2009). Épidémiologie, facteurs de risque et symptomatologie des myomes utérins Médecine thérapeutique / Médecine de la reproduction, gynécologie et endocrinologie, 11(2), 118-122 doi:10.1684/mte.2009.0227
Rongière, C. (1999). Recommandation pour la pratique clinique – Épidemiologie du fibrome utérin: facteurs de risques et fréquences, impact en santé publique. J. Gynecol Obstet Biol Reprod, 28, 701-706.
Wise, L. A., Ruiz-Narvaez, E. A., Palmer, J. R., Cozier, Y. C., Tandon, A., Patterson, N., . . . Reich, D. (2012). African Ancestry and Genetic Risk for Uterine Leiomyomata. American Journal of Epidemiology, 176(12), 1159-1168. doi:10.1093/aje/kws276
Fibromes utérins : méconnaissance et banalisation d’un problème trop fréquent ?
Au Canada, une femme sur trois en âge de procréer a un fibrome utérin. Il s’agit de la tumeur gynécologique bénigne la plus fréquente d’après la Société des obstétriciens et gynécologues du Canada (SOCG). Les traitements proposés sont souvent limités, agressifs et coûteux. Pourquoi tant de méconnaissance accompagne cette pathologie ? Quelles sont les conséquences d’une telle situation ?
« Il y a un manque cruel d’information au niveau des fibromes utérins », déplore la présidente de l’association « Vivre 100 fibromes » Aïssatou Sidibé, elle-même porteuse de fibromes multiples. Le système de santé canadien dépense des millions de dollars dans un système curatif au lieu de sensibiliser la population et les médecins. En l’absence d’informations sur cette maladie et ses symptômes, les femmes continuent leurs errances médicales, attendent et cherchent des solutions à leur problème.
« J’ai entendu la première fois le mot « fibrome » sur mon lit d’hôpital aux urgences, alors que je suis infirmière, souligne Aïssatou. Si j’avais connu le problème plus tôt, j’aurais sûrement pu éviter de me retrouver dans une situation critique et consulter plus tôt ». Les fibromes utérins sont des tumeurs bénignes qui se trouvent principalement au niveau de l’utérus. Ils sont de plus en plus présents chez les jeunes femmes. Pour certaines, aucun symptôme particulier n’est présent, alors que pour d’autres, les tumeurs entraînent d’importants saignements, de l’anémie, des douleurs et dans certains cas des problèmes de fertilité. Les fibromes touchent davantage les femmes afro-caribéennes, mais à l’heure actuelle les raisons en sont inconnues.
« C’est une maladie qui entrave le quotidien et nous sommes laissées dans la nature », se désole Yves-Keren Delanois, opérée des fibromes utérins le printemps dernier. « Les médecins sont mal renseignés », s’étonne-t-elle. Elle a dû chercher elle-même les informations sur la maladie.
Anta Niang, chargée de communication au sein de l’association « Vivre 100 fibromes » confirme le manque d’options chez les gynécologues. « C’est comme s’il n’y avait rien à faire, vous avez des fibromes et vous devez l’accepter comme une fatalité, dit-elle. La seule solution que l’on m’a proposée est un médicament qui provoque une ménopause de 6 mois ou une intervention chirurgicale ». Désireuse d’avoir des enfants, Anta demeure depuis plus de 6 mois sur la liste d’attente chez un autre gynécologue conseillé par ses amies.
Une médecine curative plutôt que préventive
À l’heure actuelle, aucun traitement non invasif ne fait disparaître les fibromes utérins. Des médicaments provoquant la ménopause ou des chirurgies comme l’hystérectomie (l’ablation totale de l’utérus), la myomectomie (ablation du fibrome) font partie des traitements courants utilisés par les médecins. 30% des hystérectomies au Canada sont d’ailleurs pratiquées dans le cadre des fibromes utérins : un chiffre conséquent.
« Je vous avoue qu’il y a un retard dans la pratique des gynécologues par rapport aux technologies disponibles », affirme le Docteur Faez Faruqi, fondateur de la clinique Gynesys à Montréal. « Il reste encore beaucoup de patientes qui subissent des hystérectomies, alors qu’elles pourraient bénéficier de chirurgies moins invasives », pense-t-il. Le médecin accuse un système médical au Québec qui coupe les budgets, limitant sévèrement la capacité des gynécologues à aider leurs patientes. Les fibromes utérins coûtent pourtant au gouvernement : 130 millions de dollars par année en procédures chirurgicales.
Pour un système de santé intégratif
D’après de nombreux représentants de la médecine dite intégrative, la médecine conventionnelle impose sa méthode et reste fermée face à d’autres moyens de prise en charge des patients. « Beaucoup de symptômes pourraient pourtant être améliorés, voire éliminés par une approche de soin globale », affirme Victoria Doudenkova, candidate au doctorat en sciences biomédicales dans le domaine de la bioéthique et naturothérapeute.
L’ostéopathe spécialisée dans les fibromes utérins, Nathalie Camirand, constate d’ailleurs une nette amélioration des symptômes causés par les tumeurs, voire même une diminution de celles-ci chez les femmes qu’elle traite. « Du point de vue de la médecine traditionnelle, il n’y a pas grand-chose que l’on puisse vraiment faire à part la chirurgie et /ou offrir de la médication pour réduire les fibromes, une pratique plutôt invasive, mais qui, pour certaines, peut s’avérer parfois nécessaire, dit-elle. La médecine intégrative peut offrir une vision plus élargie en travaillant davantage sur les causes du problème ». Elle espère que le système médical québécois finira par intégrer l’ostéopathie et d’autres formes de médecines dans les cliniques et les hôpitaux. Dans d’autres pays, cette pratique est déjà plus courante.
Marisol Stevenson, naturopathe dans le domaine de la gynécologie, appelle la société à prendre conscience des possibilités de guérison naturelle du corps. « Il est intelligent et réceptif! », affirme-t-elle.
Une approche intégrative de la santé représente pour ces femmes un espoir important. « Face au manque de sensibilisation et face aux options de traitements souvent limitées et radicales offertes aux femmes, il est primordial qu’un débat soit lancé », soutient Victoria Doudenkova. Conjuguer les différentes approches de soins qui existent pourrait certainement faire une grande différence pour celles qui vivent avec les implications des fibromes utérins, par exemple les saignements abondants, explique-t-elle. Au-delà du nombre de centimètres du fibrome, une orientation sur le bien-être semble primer pour les femmes affectées et certains professionnels de la santé. Espérons que ce débat puisse mettre davantage en lumière cette problématique fréquente dont on parle si peu.
Lisa Vokatch-Boldyreva, journaliste indépendante et étudiante au Certificat de journalisme à l’UdeM.
World Childless Week 2019
Dans le cadre de la journée dédiée aux femmes sans enfant à travers les arts, je discute du projet créatif SCARS (Cicatrices) avec la présidente du site Vivre 100 fibromes, Aissatou Sidibé